De klinische presentatie van een infectie met atypische mycobacteriën kan variëren. De frequentste is een longziekte (NTM-PD: NTM pulmonary disease) (1), over het algemeen bij patiënten met een pulmonale (1) of genetische aanleg (2). Atypische mycobacteriën kunnen ook:
- de lymfevaten infecteren, typisch bij kinderen, met aantasting van de lymfeklieren in de hals (3), en bij volwassenen met een HIV-infectie (1),
- de huid en de weke delen infecteren, meestal na contact met gecontamineerd water of geïnfecteerde vis of na een trauma of op een operatielitteken (3) of, minder vaak, in de vorm van een nosocomiale infectie (4),
- een gedissemineerde infectie veroorzaken, meestal bij zwaar immunogedeprimeerde patiënten, bijvoorbeeld HIV-geïnfecteerde patiënten (3, 4).
Welke longverschijnselen?
De klassieke symptomen van NTM-PD zijn weinig specifiek: hoesten, vermoeidheid, koorts, nachtelijk zweten, vermagering, dyspneu, hemoptyse, verslechtering van de onderliggende longziekte…
Ook de radiologische afwijkingen kunnen variëren: beeld van boomtakken in bloei (“tree in bud”), bronchiëctasieën, holtebeelden, noduli, verdichting… De frequentste twee radiologische afwijkingen, die bij ons vaak toe te schrijven zijn aan een infectie met M. avium complex (MAC), zijn:
- noduli en bronchiëctasieën (Lady Windermere-syndroom) (1). Wordt vooral gezien bij slanke, gemenopauzeerde vrouwen, vaak met een mitralisklepprolaps of scoliose en zonder vooraf bestaande longziekte (5). Symptomen zijn lang hoesten, vermoeidheid en vermagering. Röntgenonderzoek toont vaak letsels in het mediale segment van de rechtermiddenkwab en de lingula (1).
- fibrocavitaire vorm: vooral bij mannen van middelbare leeftijd met een onderliggende ademhalingsziekte (COPD, fibrose, silicose) (1). Geeft eenzelfde klinisch beeld als tuberculose, maar de ziekte evolueert trager en de letsels betreffen vooral de bovenkwabben (4).
Risicofactoren voor NTM-PD zijn volgens prof. Van Braeckel een combinatie van een multisystemische ziekte en genetische aanleg (STAT1, mutatie van CFTR, RSPH1…) (5), iatrogene factoren (COPD behandeld met corticosteroïden, behandeling met DMARD’s, TNF-alfa-antagonisten, corticosteroïden, transplantatie, maligne bloedziekte) en pulmonale factoren (pneumoconiose, alveolaire proteïnose, silicose, COPD, bronchiëctasieën, mucoviscidose, tuberculose) (6). Risicofactoren voor de fibrocavitaire vorm zijn voorts roken, alcoholisme (1) en een onderliggende longziekte (4).
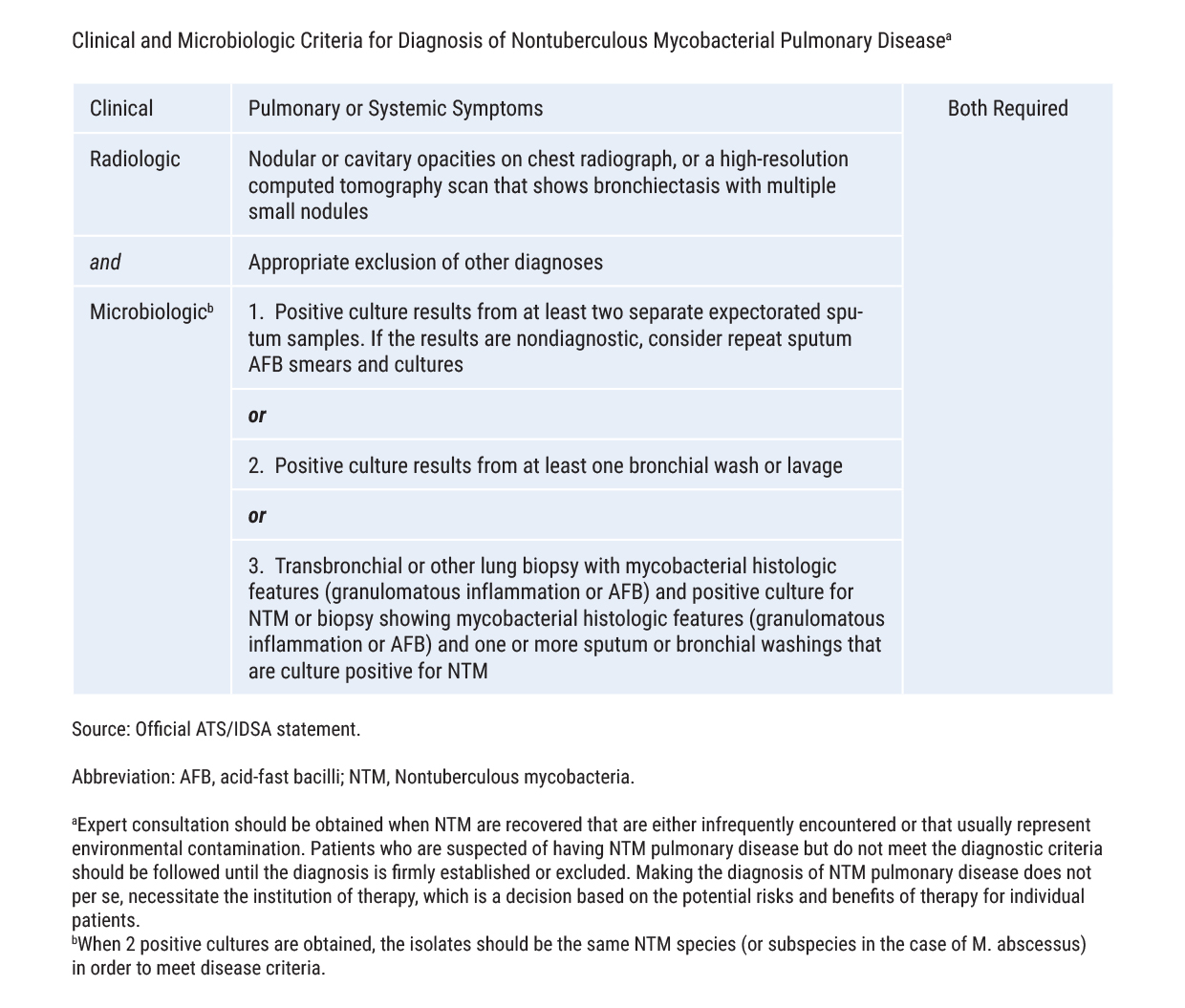
De ATS/IDSA heeft diagnostische criteria voor NTM-PD opgesteld, zijnde een combinatie van klinische, radiologische en microbiologische criteria (microbiologische analyses van verschillende stalen, het vocht van een bronchoalveolaire lavage of een biopsie) (Tabel 1) (7).
Tabel 1: Klinische en microbiologische criteria voor NTM-PD volgens de ATS/IDSA (7).
* Van Braeckel E. Non-tuberculous mycobacterial infections: state of the art. Meet the sponsor (Insmed) session at the Belgian Pneumology Days 2021